La vaccination des personnels de santé a pour principal objectif de les prémunir contre un risque professionnel en leur assurant, par cet acte de prévention primaire, une protection individuelle.
Il s’agit également d’éviter qu’ils ne contaminent leur entourage et les patients dont ils ont la charge : il s’agit alors de vaccination « altruiste » visant à prévenir une infection associée aux soins.
La loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé a souhaité mettre en exergue ce deuxième objectif : l’article L. 3111-4 du Code la santé publique qui régit les obligations vaccinales pour ces professionnels a été modifié, introduisant la notion de risque de transmission aux patients : « une personne qui, dans un établissement ou organisme public ou privé de prévention de soins ou hébergeant des personnes âgées, exerce une activité professionnelle l'exposant ou exposant les personnes dont elle est chargée à des risques de contamination doit être immunisée contre l’hépatite B, la diphtérie, le tétanos, la poliomyélite et la grippe ».
Cadre réglementaire
En milieu de travail, les vaccinations sont régies par deux réglementations différentes :
- le Code de la santé publique (CSP) (art. L. 3111-4, L. 3112-1, R. 3112-1 et R. 3112-2) rendant obligatoires, pour certains personnels particulièrement exposés, certaines vaccinations. Il s’agit des étudiants des filières médicales et paramédicales [encadré 1]* et des personnes exposées travaillant dans certains établissements et organismes [encadré 2] ;
- le Code du travail (R. 4426-6) qui prévoit qu’un employeur, sur proposition du médecin du travail, peut recommander une vaccination visant à prévenir un risque professionnel.
La loi du N° 2021-1040 du 5 août 2021 relative à la gestion de la crise sanitaire, avait instauré l’obligation vaccinale des professionnels de santé et médico-sociaux contre la COVID-19 à compter du 15 septembre 2021. Cette obligation a été suspendue par décret le 15 mai 2023. La vaccination leur reste toutefois recommandée.
La Haute autorité de santé a publie en juillet et septembre 2023 en deux volets de nouvelles recommandations relatives aux obligations vaccinales des professionels et des étudiants en santé. Le ministère de la santé ne s'est pas encore prononcé.
Encadré 1 : étudiants soumis à l’obligation vaccinale
Obligation vaccinale pour la diphtérie, le tétanos, la poliomyélite, l’hépatite B*
Professions médicales et pharmaceutiques
- Médecin
- Chirurgien-dentiste
- Pharmacien
- Sage-femme
Autres professions de santé
- Infirmier
- Infirmier spécialisé
- Masseur-kinésithérapeute
- Pédicure podologue
- Manipulateur d’électroradiologie médicale
- Aide-soignant
- Auxiliaire de puériculture
- Ambulancier
- Technicien en analyses biomédicales
Obligation vaccinale pour l’hépatite B
- Thanatopracteur**
- Assistant dentaire en formation***
* Arrêté du 6 mars 2007 relatif à la liste des élèves et étudiants des professions médicales et pharmaceutiques et des autres professions de santé, pris en application de l’article L. 3111-4 du Code de la santé publique.
** Article L. 3111-4-1, décret 2016-1758 du 16 décembre 2016 relatif à la vaccination contre l’hépatite B des thanatopracteurs
*** Article 1 de l'arrêté du 27 février 2019 modifiant l’arrêté du 6 mars 2007.
Encadré 2 : établissements visés par l’obligation vaccinale
Établissements visés par l’obligation vaccinale pour la diphtérie, le tétanos, la poliomyélite, l’hépatite B*
Art. 1 Toute personne exposée à des risques de contamination doit être immunisée contre l’hépatite B, la diphtérie, le tétanos et la poliomyélite lorsqu’elle exerce une activité professionnelle dans les catégories suivantes d’établissements ou d’organismes publics ou privés de prévention ou de soins :
1. Établissements ou organismes figurant aux nomenclatures applicables aux établissements sanitaires et sociaux en exécution de l’arrêté du 3 novembre 1980 modifié susvisé :
- établissements relevant de la loi hospitalière ;
- dispensaires ou centres de soins ;
- établissements de protection maternelle et infantile (PMI) et de planification familiale ;
- établissements de soins dentaires ;
- établissements sanitaires des prisons ;
- laboratoires d’analyses de biologie médicale ;
- centres de transfusion sanguine ;
- postes de transfusion sanguine ;
- établissements de conservation et de stockage de produits humains autres que sanguins ;
- établissements et services pour l’enfance et la jeunesse handicapées ;
- établissements et services d’hébergement pour adultes handicapés ;
- établissements d’hébergement pour personnes âgées ;
- services sanitaires de maintien à domicile ;
- établissements et services sociaux concourant à la protection de l’enfance ;
- établissements de garde d’enfants d’âge préscolaire ;
- établissements de formation des personnels sanitaires.
2. Autres établissements et organismes :
- services communaux d’hygiène et de santé ;
- entreprises de transport sanitaire ;
- services de médecine du travail ;
- centres et services de médecine préventive scolaire ;
- services d’incendie et de secours.
Art. 2 Sont assimilées aux établissements et organismes mentionnés à l’article précédent, dans la mesure où elles participent à l’activité de ces derniers :
- les blanchisseries ;
- les entreprises de pompes funèbres ;
- les entreprises de transport de corps avant mise en bière.
* Arrêté du 15 mars 1991 modifié par l’arrêté du 29 mars 2005.
La vaccination obligatoire s’impose au salarié : c’est une obligation individuelle, de nature contractuelle, à laquelle il ne peut déroger sans risquer une rupture de contrat, sauf en cas de contre-indication médicale reconnue par le médecin du travail. Il n’en est pas de même pour une vaccination recommandée, que le salarié peut refuser.
Que la vaccination soit obligatoire ou recommandée :
- elle doit s’intégrer dans une démarche globale de prévention des risques infectieux élaborée par l’employeur en collaboration avec le médecin du travail, le comité d’hygiène, de sécurité et des conditions de travail (CHSCT) et l’équipe opérationnelle d’hygiène (EOH). Elle ne saurait remplacer les mesures de protection collectives et individuelles visant à réduire l’exposition ;
- elle ne doit être réalisée qu’après évaluation du risque et information du salarié quant à ce risque et aux moyens de s’en prémunir ;
- elle doit répondre à la réglementation et aux recommandations du calendrier vaccinal ;
- elle est à la charge de l’employeur dès lors qu’elle est justifiée par l’existence d’un risque professionnel.
Le salarié a le libre choix du médecin vaccinateur : médecin du travail, médecin traitant.
Le rôle du médecin du travail dans la pratique des vaccinations en milieu de travail est bien détaillé dans la lettre-circulaire du 26 avril 1998.
Un tableau récapitulatif des vaccinations obligatoires/recommandées des professionnels de santé est disponible plus bas dans l'onglet "Tableau récapitulatif".
Les vaccinations obligatoires
Depuis 1991, date de la loi rendant obligatoire certaines vaccinations pour les professionnels de santé, l’épidémiologie des maladies visées a changé, de nouveaux vaccins sont apparus et la nécessité de prendre également en compte la sécurité des patients a été affirmée. En 2016, le Haut Conseil de la santé publique (HCSP) a donc été interrogé sur les obligations vaccinales des professionnels de santé et a rappelé que toute décision de rendre ou maintenir une obligation ne doit s’appliquer qu’à la prévention d’une maladie grave avec :
- un risque élevé d’exposition pour le professionnel ;
- un risque de transmission à la personne prise en charge ;
- l’existence d’un vaccin efficace et dont la balance bénéfice-risque est largement en faveur du vaccin.
En l’attente d’une éventuelle prise en compte des différents avis sur ces questions, les vaccinations obligatoires des professionnels de santé sont les suivantes : hépatite B, DTP et tuberculose (BCG).
Vaccination contre l’hépatite B
L’hépatite B, pathologie professionnelle majeure dans les années soixante-dix (plusieurs centaines d’hépatites B professionnelles reconnues chaque année dans le régime général de la Sécurité sociale), est en passe d’être maîtrisée grâce à la vaccination, comme le montre le faible nombre d’hépatite B aiguës déclarées en maladie professionnelle ces dernières années. Pour une personne non immunisée, le taux de transmission après une piqûre exposant à une personne infectée par le VHB varie de 6% à 30% en fonction de la virémie du patient-source.
Schéma vaccinal
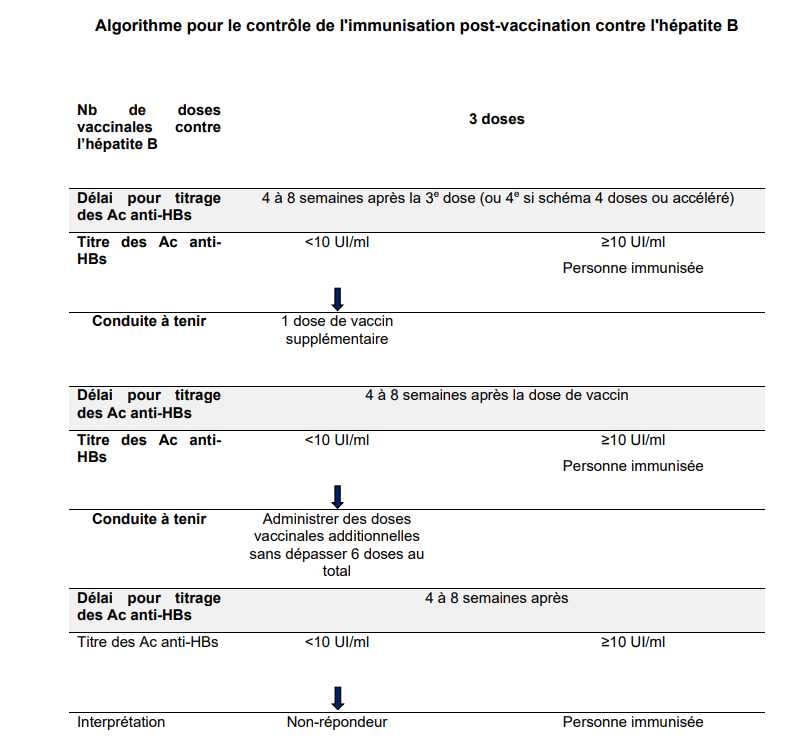
Le schéma vaccinal recommandé chez l’adulte comporte 3 doses (schéma complet : M0, M1 à M2, M6). Un titre d’anticorps anti-HBs ≥10 UI/l, mesuré quatre à huit semaines après la 3e dose de primo-vaccination (ou après le rappel de douze mois en cas de schéma accéléré), est retenu internationalement comme seuil d’immunisation. Il est obtenu chez environ 95% des adultes immunocompétents et considéré comme protecteur sans que des rappels ultérieurs ne soient nécessaires même en cas de négativation des anticorps, ce qui survient chez 30 à 60% des adultes répondeurs au bout de dix ans.
En cas de non-réponse, l’administration d’une à trois doses additionnelles de vaccin permet d’obtenir une réponse dans 38% des cas après une dose supplémentaire, dans 75% des cas après 3 doses supplémentaires.
Contrôle des anticorps anti-HBs post-vaccinaux
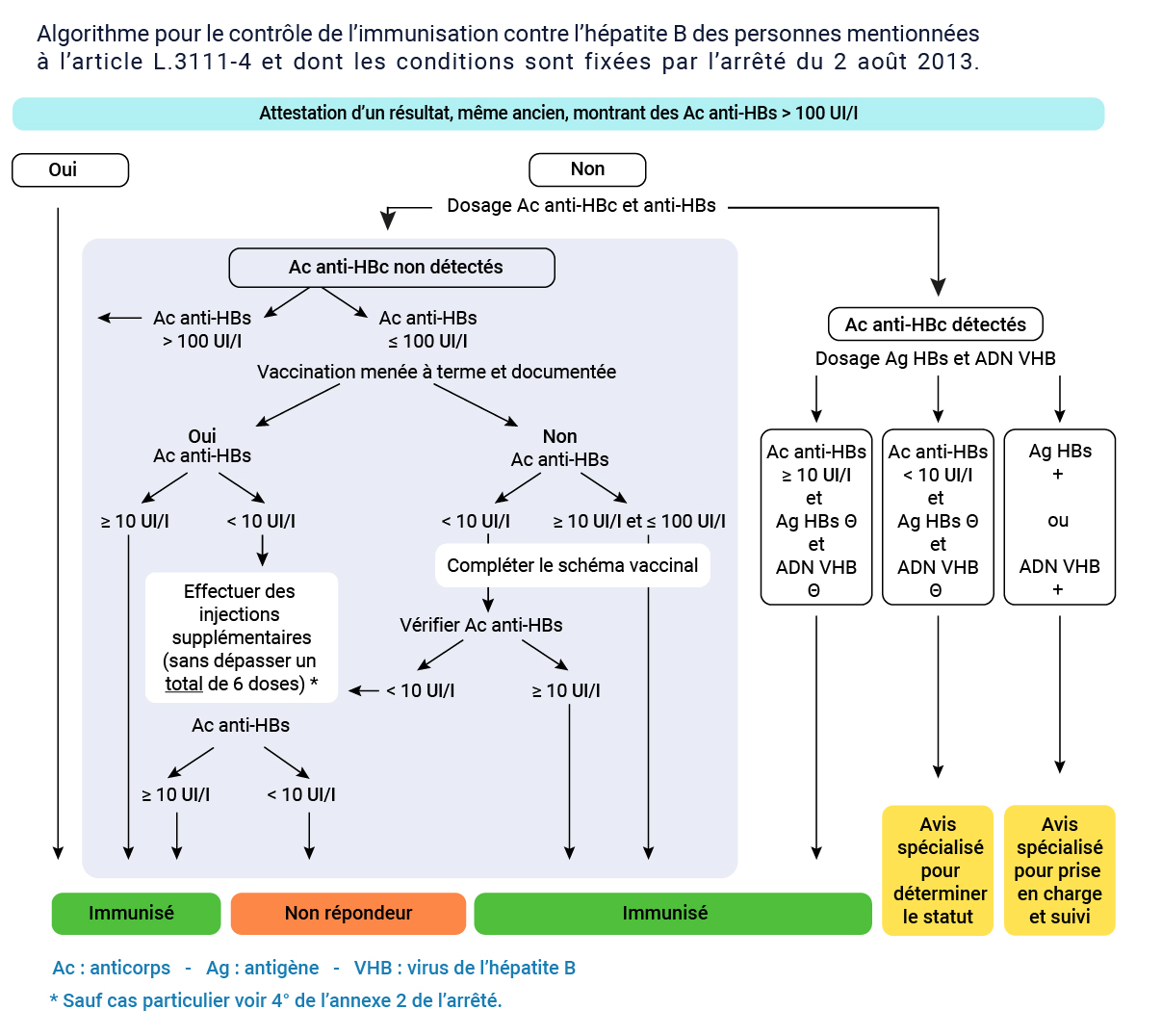
L’arrêté du 2 août 2013 impose la vérification de l’immunisation et de l’absence d’infection par le VHB pour tous les étudiants et personnels de santé relevant de la vaccination obligatoire contre le VHB.
Interprétation du titre d’anticorps anti-HBs et conduite à tenir
Lorsque le titre d'anticorps anti-HBs est supérieur à 100 UI/l, la personne est considérée comme immunisée et non porteuse du virus, même en l’absence de documentation d’une vaccination antérieure.
Lorsque le titre des anticorps est inférieur 10 UI/l, la vaccination doit être réalisée ou complétée. Si la négativité persiste après un schéma à 3 doses, des doses additionnelles sont possibles. Un dosage des Ac anti-HBs sera réalisé un à deux mois après chacune des injections.
Lorsque le titre des anticorps est compris entre 10 et 100 UI/l, il est possible - bien qu’exceptionnel - que la personne soit malgré tout porteuse concomitamment de l’antigène HBs. Cette hypothèse doit être éliminée par la recherche de l’Ac anti-HBc :
- si l’Ac antiHBc est négatif, la personne est considérée comme immunisée sous réserve que le schéma vaccinal soit complet, sinon il sera complété ;
-
si l’Ac anti-HBc est positif, une recherche de l’AgHBs et de l’ADN du VHB s’impose à la recherche d’un portage chronique
- la personne n’a pas de marqueur d’infection (AgHBs et ADN du VHB négatifs) : la présence conjointe d’anticorps anti-HBc et d’anticorps anti-HBs signe une infection VHB ancienne et la vaccination est inutile.
- la personne a un Ag HBs et/ou un ADN du VHB positifs et réalise des gestes invasifs : son aptitude à poursuivre des études médicales et paramédicales, ou ses fonctions s’il est déjà en poste, sera évaluée au cas par cas en fonction du type de gestes invasifs réalisés, de la virémie et des possibilités de traitement.
Algorithme pour le contrôle de l’immunisation des professionnels de santé. Instruction du 21 janvier 2014.
Télécharger et imprimer ce schéma
Problématique des « non-répondeurs » en clinique
La problématique des « non-répondeurs » ne se pose que dans des populations à risque d’exposition et/ou à risque de non-réponse comme les personnes immunodéprimées, pour lesquelles le dosage des anticorps anti-HBs doit être réalisé à l’issue du schéma vaccinal.
En dehors de ces situations, il n’y a pas d’indication à contrôler le titre des anticorps anti-HBs après vaccination.
Il faut s’être assuré de l’absence de portage chronique par la recherche de l’AgHBs et des anticorps anti-HBc.
Populations concernées
Un contrôle de l’immunité après vaccination est recommandé pour :
- les personnes qui, dans le cadre d’activités professionnelles ou bénévoles, sont susceptibles d’être en contact direct avec des patients et/ou d’être exposées au sang et autres produits biologiques ;
- les personnes susceptibles de recevoir des transfusions massives et/ou itératives ou des médicaments dérivés du sang (hémophiles, dialysés, insuffisants rénaux...) ;
- les personnes candidates à une greffe d’organe, de tissu ou de cellules ;
- les partenaires sexuels d’une personne infectée par le virus de l’hépatite B ;
- les personnes immunodéprimées(Y compris les personnes VIH +).
Conduite à tenir devant un non-répondeur
La non-réponse à la vaccination contre l’hépatite B est définie par un titre d’Ac anti-HBs < UI/l 4 à 8 semaines après la dernière injection du schéma vaccinal complet : M6 dans le schéma à 3 dose standard ou M12 en cas de schéma à 4 doses ou de schéma accéléré.
Dans cette situation, il est recommandé de réaliser une à trois doses additionnelles de vaccin pour obtenir ce titre protecteur avec dosage des Ac anti-HBs après chaque injection, sans dépasser un total de six injections. Une étude a montré que chez la personne immunocompétente, une réponse est obtenue dans 38 % des cas après une dose supplémentaire, dans 75 % des cas après 3 doses supplémentaires.
Une autre étude a montré que des injections de vaccin combiné VHB/VHA à double dose pouvaient induire un taux protecteur d’Ac anti-HBs chez respectivement 59 % et 95 % des 44 patients non-répondeurs après une et trois injections de rappel. Toutefois, dans cette étude, en l’absence de groupe contrôle, il n’est pas possible de dire si la réponse obtenue est liée à la double dose du vaccin hépatite B, à un effet « adjuvant » du vaccin de l’hépatite A sur la réponse à l’AgHBs ou à une combinaison des deux.
En pratique, il est cependant fréquent que des personnes soient considérées comme « non répondeuses» car le dosage des Ac anti-HBs a été fait à distance du schéma vaccinal. La réalisation d’une injection de vaccin simple dose hépatite B doit permettre d’obtenir une réponse anamnestique chez les personnes étiquetées à tort « non répondeuses »
Pour les patients pour lesquels le dosage d’Ac anti-HBs n’a pas été réalisé à l’issue du schéma vaccinal, une injection de rappel sera réalisée avec un dosage des Ac anti-HBs 4 à 8 semaines après et l’administration de doses supplémentaires si les anticorps restent inférieurs à 10 UI/l, sans dépasser 6 doses au total.
Vaccination BCG
L’incidence de la tuberculose dans la population générale est en baisse constante depuis trente ans (5,2/100000 pour les formes pulmonaires), mais le nombre de cas de tuberculose à bacilles résistants, même s’il reste faible, est en augmentation.
Le risque de contamination des professionnels est fonction de l’incidence de l’affection dans la population prise en charge, du type de contact et du respect des mesures de protection (précautions complémentaires air, etc.).
Plusieurs méta-analyses et revues de la littérature ont montré que les soignants étaient plus à risque de contracter la tuberculose que la population générale. Toutefois, la réduction de l’incidence de la maladie en population générale, associée à l’amélioration des mesures de prévention de la transmission expliquent probablement la diminution de l’incidence de la tuberculose chez les soignants en France qui tend à rejoindre celle de la population générale.
En 2017, le Haut Conseil de la santé publique (HCSP) a recommandé la levée de l’obligation de vaccination par le BCG pour les étudiants des carrières sanitaires et sociales et les professionnels visés par les articles R. 3112-1C et R. 3112.2 du Code de la santé publique, au profit d’une vaccination au cas par cas proposée par le médecin du travail en fonction de l’évaluation des risques.
Le décret n°2019-149 du 27 février 2019 suspendant l’obligation de vaccination contre la tuberculose des professionnels visés aux articles R.3112-1 C et R.3112.2 du code de la santé publique a été publié le 1er mars 2019. Ainsi, la vaccination par le BCG ne sera plus exigée lors de la formation ou de l’embauche de ces professionnels dès le 1er avril 2019. Toutefois, il appartiendra aux médecins du travail d'évaluer ce risque et de proposer, le cas échéant, une vaccination par le vaccin antituberculeux BCG au cas par cas aux professionnels du secteur sanitaire et social non antérieurement vaccinés, ayant un test immunologique de référence négatif et susceptibles d'être très exposés tels que :
- Les personnels en contact répété avec des patients tuberculeux et tout particulièrement ceux à risque de tuberculose multirésistante ;
- Les personnels de laboratoires travaillant sur les mycobactéries (cultures, modèles animaux…).
Il est rappelé aux professionnels travaillant dans les milieux à risque, la nécessité d'un respect strict de mesures barrières (mesures standard et précautions "air").
Vaccination contre la diphtérie, le tétanos et la poliomyélite
Bien qu’exceptionnels, les contacts avec un patient atteint de diphtérie sont possibles en France (neuf cas d’infection à C. diphteriae d’importation entre 2002 et 2014). Or, 20% des adultes de plus de 40 ans et 40% des plus de 50 ans ont des taux d’antitoxine insuffisants. Chez les personnels de santé, l’entretien de l’immunité antidiphtérique est obligatoire avec des rappels effectués aux mêmes âges fixes que la population générale (25, 45 et 65 ans) avec un vaccin contenant une dose réduite d’anatoxine diphtérique (dTPolio) couplée, si nécessaire, à une dose réduite d’antigènes coquelucheux (ca) (voir ci-après paragraphe Vaccination contre la coqueluche). Pour les soignants qui n’auraient jamais été vaccinés ou dont la vaccination serait incertaine, voir les modalités de rattrapage dans le texte « Rattrapages ».
Vaccination contre la typhoïde
L'obligation de vaccination des personnels de laboratoire d’analyses de biologie médicale, visés par l’article L3111-4 du code de la santé publique a été suspendue en janvier 2020.
Vaccination contre la COVID-19
Elle avait été rendue obligatoire par la loi du N° 2021-1040 du 5 août 2021 relative à la gestion de la crise sanitaire, à compter du 15 septembre 2021, pour les professionnels de santé et médico-sociaux. Cette obligation a été suspendue par décret le 15 mai 2023. La vaccination leur reste toutefois recommandée.
La liste des personnes et des établissements concernés est disponible sur le site du ministère de la santé
Les vaccinations recommandées
Vaccination contre la grippe
Si la vaccination date de plus de dix ans, les soignants ont un risque d’infection grippale probablement supérieur à la population générale. Très contagieuse, la grippe peut entraîner des épidémies nosocomiales. Dans plusieurs d’entre elles, des soignants ont été impliqués comme probable source de contamination des patients ou de leurs collègues.
En milieu de soins, la prévention repose en priorité sur la vaccination antigrippale des patients fragiles et des personnels de santé en contact avec eux. En dépit des nombreuses campagnes d’information menées en direction des soignants, la couverture vaccinale parmi les personnels de santé reste insuffisante, de l’ordre de 25% dans l’enquête Vaxisoin. L’obligation vaccinale contre la grippe a été suspendue par le décret n° 2006-1260 du 14 octobre 2006. Ce dernier prévoit néanmoins qu’elle puisse être réactivée à tout moment en cas notamment de pandémie grippale. Elle demeure toutefois fortement recommandée pour les professionnels concernés, avec pour principal objectif de protéger leurs patients fragiles des grippes saisonnières.
Une injection annuelle.
Vaccination contre la varicelle
Bien qu’en majorité immunisés dans leur enfance, 1 à 8,5% des personnels soignants, en France, seraient réceptifs au virus de la varicelle dans la base Eficatt. Maladie en général bénigne, la varicelle peut avoir des conséquences graves en milieu de soins. En effet, la varicelle professionnelle concerne des adultes chez qui la fréquence des complications est vingt-cinq fois plus importante que chez l’enfant. Il s’agit en majorité de femmes en âge de procréer, sachant que la varicelle est plus grave chez la femme enceinte et qu’elle est à l’origine de varicelles congénitales et néonatales. La varicelle étant très contagieuse, le soignant en incubation (contagieux deux jours avant l’éruption) peut être à l’origine de transmissions nosocomiales particulièrement dommageables, en particulier chez la personne immunodéprimée et le nouveau-né.
La vaccination est recommandée pour les professionnels sans antécédent de varicelle (ou dont l’histoire est douteuse) et dont la sérologie est négative : professionnels de santé en formation (à l’entrée en première année des études médicales ou paramédicales), à l’embauche ou à défaut déjà en poste en priorité dans les services accueillant des sujets à risque de varicelles graves (immunodéprimés, services de gynéco-obstétrique, néonatalogie, pédiatrie, maladies infectieuses, néphrologie). Il faut s’assurer de l’absence d’une grossesse débutante et éviter toute grossesse dans le mois suivant la vaccination, en raison d’un risque tératogène théorique.
Elle est également proposée en prophylaxie car administrée à une personne non immunisée dans les soixante-douze heures suivant l’exposition à un cas de varicelle ou de zona, elle réduit le risque de varicelle et surtout sa gravité.
Deux doses espacées de quatre à huit semaines ou de six à dix semaines, selon le vaccin utilisé. Aucun rappel n’est nécessaire.
Vaccination contre la coqueluche
La coqueluche est une maladie qui peut être sévère, voire fatale, pour les personnes fragilisées (très jeunes nourrissons et personnes souffrant d’affections respiratoires chroniques). La protection acquise par la vaccination ou la maladie n’étant pas définitive, la majorité de la population adulte peut donc contracter la maladie.
La vaccination contre la coqueluche est donc recommandée pour :
- les personnels soignants dans leur ensemble, y compris dans les établissements d’hébergement pour personnes âgées dépendantes (Ehpad). Les personnes travaillant en contact étroit et répété avec les nourrissons âgés de moins de 6 mois (maternité, services de néonatalogie et de pédiatrie) devraient être vaccinés en priorité ;
- les étudiants des filières médicales et paramédicales.
Les personnes concernées, non antérieurement vaccinées contre la coqueluche ou n’ayant pas reçu de vaccin coquelucheux depuis l’âge de 18 ans et dont le dernier rappel date de plus de cinq ans, recevront une dose de vaccin dTcaPolio en respectant un délai minimal d’un mois par rapport au dernier vaccin dTPolio. Le recalage sur le calendrier en cours se fera suivant les recommandations générales :
- pour ces personnes, les rappels administrés aux âges de 25, 45, 65 ans comporteront systématiquement la valence coqueluche (vaccin dTcaPolio) ;
- pour les personnes ayant déjà reçu une dose de vaccin coquelucheux à l’âge adulte, le recalage sur le calendrier en cours se fera suivant les recommandations introduites en 2013.
L’immunité coquelucheuse après maladie naturelle est de l’ordre d’une dizaine d’années. Il n’y a pas lieu de revacciner les personnes éligibles à la vaccination moins de dix ans après une coqueluche documentée. En revanche, une injection de rappel est recommandée aux personnes éligibles ayant contracté la maladie plus de dix ans auparavant.
En post-exposition, seule l’antibioprophylaxie est efficace : aucune étude ne met en évidence une efficacité individuelle de la vaccination dans ces circonstances. Toutefois, la mise à jour de la vaccination garde tout son intérêt autour d’un ou plusieurs cas en collectivité, afin de prévenir la maladie en cas de contamination ultérieure.
Vaccination contre la rougeole
L’effet conjugué d’une couverture vaccinale insuffisante et d’une exposition plus faible dans l’enfance (du fait d’une moindre circulation du virus) entraîne une augmentation de l’âge moyen de survenue de la maladie. La proportion des cas âgés de 20 ans et plus est passée de 17% en 2008 à 24% en 2015. Or, dans cette population, le risque de survenue de complications est plus fréquent. Dans les cinq premiers mois de 2017, la circulation du virus, même si elle est loin d’atteindre les chiffres observés lors des vagues épidémiques entre 2008 et 2011, s’est intensifiée avec 298 cas, soit 6 fois plus que le nombre de cas déclarés en 2016 sur la même période. La très nette augmentation du nombre des cas depuis novembre 2017 avec une épidémie en Nouvelle-Aquitaine se poursuit en 2018 avec l’apparition de foyers épidémiques dans plusieurs régions. Depuis le début de l’année 2018 plus de 1500 cas ont en effet été déclarés.
D’après l’enquête Vaxisoin réalisée en 2009, à l’exception des sages-femmes dont la couverture vaccinale était estimée à 92,7%, les couvertures vaccinales vis-à-vis de la rougeole des personnels soignants sans antécédent de rougeole étaient très insuffisantes : 67% pour les médecins, 42% pour les infirmières et 55% pour les aides-soignantes.
Il est recommandé que les personnes nées avant 1980, non vaccinées et sans antécédent connu de rougeole qui exercent des professions de santé en formation, à l’embauche ou en poste, reçoivent une dose de vaccin trivalent rougeole-oreillons-rubéole (ROR), en particulier dans les services accueillant des patients à risque de rougeole grave (immunodéprimés). Pour les personnels dont les antécédents de vaccination ou de maladie sont incertains, la vaccination peut être pratiquée sans qu’un contrôle sérologique préalable soit systématiquement réalisé.
Il faut s’assurer de l’absence d’une grossesse débutante et éviter toute grossesse dans le mois suivant la vaccination.
Par ailleurs, au contact d’un cas de rougeole il est recommandé l’administration d’une dose de vaccin trivalent à tous les personnels susceptibles d’être ou d’avoir été exposés pour lesquels il n’existe pas de preuve de rougeole antérieure ou qui n’ont pas reçu auparavant une vaccination complète à deux doses. Cette vaccination, si elle est réalisée dans les soixante-douze heures qui suivent un contact avec un cas, peut éviter la survenue de la maladie. Elle restera préconisée même si ce délai est dépassé.
Vaccination contre la rubéole
En France, en population générale, il est recommandé de mettre à jour le statut vaccinal avec deux doses de vaccin trivalent (rougeole-oreillons-rubéole) pour toute personne née après 1980, en respectant un délai de deux mois entre les deux doses, quels que soient les antécédents vis-à-vis des trois maladies.
En particulier, toute femme née depuis 1980 non vaccinée contre la rubéole et ayant un projet de grossesse, doit recevoir une dose de vaccin trivalent (ROR). Les sérologies pré- et post-vaccinales ne sont pas utiles. Si les résultats d’une sérologie confirmant l’immunité de la femme vis-à-vis de la rubéole est disponible, il n’est pas utile de vacciner. Il n’y a pas lieu de revacciner les femmes ayant reçu deux doses de vaccin au préalable, quel que soit le résultat de la sérologie qui a été pratiquée.
En outre, l’article D. 4152-3 du Code du travail énonce que l’exposition professionnelle des femmes enceintes au risque de contracter la rubéole est interdite, sauf si la preuve existe que la salariée est suffisamment protégée par son état d’immunité.
Avant de vacciner, il convient de s’assurer de l’absence d’une grossesse débutante et éviter toute grossesse dans le mois suivant la vaccination, en raison d’un risque tératogène théorique.
Vaccination contre l’hépatite A
Des transmissions nosocomiales au personnel soignant, bien que rares, ont été décrites en réanimation néonatale, dans une unité de brûlés et dans un service de neurologie adulte. Les patients sont en général des enfants, souvent immunodéprimés, qui excrètent longtemps le virus. Un des principaux facteurs de risque retrouvé est la prise de repas sur le lieu de travail. Néanmoins, dans la majorité des études, la prévalence des anticorps anti-VHA n’apparaît pas plus élevée chez les soignants que dans la population générale.
Du fait de l’existence de règles d’hygiène stricte en milieu de soins, il n’y a pas de recommandation spécifique concernant la vaccination contre l’hépatite A des personnels de santé y compris dans les laboratoires d’analyses médicales.
Mesures complémentaires
En milieu de travail, la vaccination doit s’intégrer dans une démarche globale de prévention des risques biologiques élaborée par l’employeur en collaboration avec le médecin du travail et le comité d’hygiène, de sécurité et des conditions de travail (CHSCT). Les vaccinations ne doivent en aucun cas se substituer aux mesures de prévention techniques, collectives et individuelles (tenue de travail adaptée, mesures d’hygiène, précaution standard, travail sous poste de sécurité microbiologique (PSM) en laboratoire, etc.). Comme pour tout acte médical, leur indication doit toujours être précisément posée en tenant compte à la fois des données de l’évaluation des risques et de la possibilité d’effets secondaires. L’attitude sera différente en cas de vaccination obligatoire et de vaccination recommandée mais, quel que soit le type de vaccination, le professionnel doit être clairement informé.
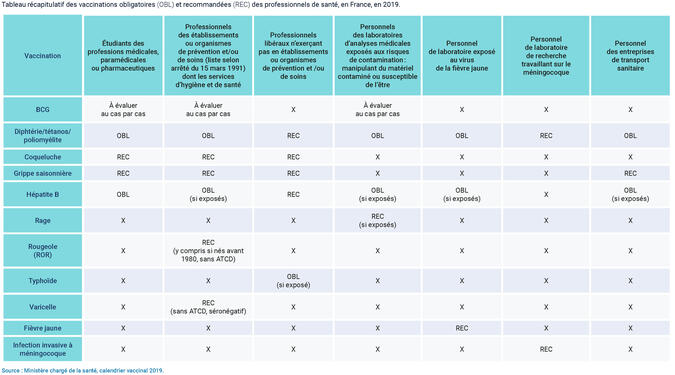
Tableau récapitulatif
Tableau récapitulatif des vaccinations obligatoires (OBL) et recommandées (REC) des professionnels de santé, en France, en 2019.
Télécharger et imprimer le tableau
Le calendrier vaccinal des professionnels de santé militaires est disponible sur la page des militaires.
Bibliographie
Recommandations générales
- Décret n° 94-352 du 4 mai 1994 relatif à la protection des travailleurs contre les risques résultant de leur exposition à des agents biologiques. Journal officiel. 6 mai 1994 : p. 6620.
- Décret n° 96-364 du 30 avril 1996 relatif à la protection des travailleuses enceintes ou allaitant contre les risques chimiques, biologiques et physiques. Journal officiel. 2 mai 1996 : p. 6613.
- Exposition fortuite à un agent infectieux et conduite à tenir en milieu de travail ; Guide EFICATT, INRS 2015.
- Ministère des Solidarités et de la Santé. Calendrier des vaccinations et recommandations vaccinales 2019.
- Haut conseil de la santé publique (HCSP). Avis du 27 septembre 2016. Obligations vaccinales des professionnels de santé.
- Haute autorité de santé (HAS), juillet 2023 : Actualisation des recommandations et obligations vaccinales des professionnels. Volet 2/2 : coqueluche, grippe saisonnière, hépatite A, rougeole, oreillons, rubéole varicelle
- Haute autorité de santé (HAS), septembre 2023 : Actualisation des recommandations et obligations pour les étudiants et professionnels des secteurs sanitaire, médicosocial et en contacts étroits avec de jeunes enfants. Volet 1/2 : diphtérie, tétanos, poliomyélite, hépatite B, Covid-19
Hépatite B
- Arrêté du 15 mars 1991 fixant la liste des établissements ou organismes publics ou privés de prévention ou de soins dans lesquels le personnel exposé doit être vacciné (modifié par l’arrêté du 29 mars 2005, intégration des services d’incendie et de secours). Journal officiel. 12 avril 2005 : p. 6545.
- Arrêté du 6 mars 2007 relatif à la liste des élèves et étudiants des professions médicales et pharmaceutiques et des autres professions de santé, pris en application de l’article L. 3111-4 du Code de la santé publique.
- Haut Conseil de la santé publique (HCSP). Avis du 12 et 18 janvier 2016 relatif aux risques de contamination par le VHB liés à la formation initiale des étudiants ou élèves s’engageant dans les études paramédicales et pharmaceutiques mentionnées dans l’arrêté du 6 mars 2007.
- Haut Conseil de la santé publique (HCSP). Avis du 27 septembre et 7 octobre 2016 relatif aux obligations vaccinales des personnels de santé. Haut Conseil de la santé publique (HCSP). Prévention de la transmission soignant-soigné des virus hématogènes – VHB, VHC, VIH. Paris, 2011.
- Instruction n° DGS/RI1/RI2/2014/21 du 21 janvier 2014 relative aux modalités d’application de l’arrêté du 2 août 2013 fixant les conditions d’immunisation des personnes mentionnées à l’article L. 3111-4 du Code de la santé publique.
- Décret 2016-1758 du 16 décembre 2016 relatif à la vaccination contre l’hépatite B des thanatopracteurs.
- Arrêté du 27 février 2019 modifiant l'arrêté du 6 mars 2007 relatif à la liste des élèves et étudiants des professions médicales et pharmaceutiques et des autres professions de santé, pris en application de l'article L. 3111-4 du code de la santé publique - Article 1.
BCG
- Décret n° 2004-635 du 30 juin 2004 relatif à la vaccination par le vaccin antituberculeux BCG et modifiant les articles R. 3112-2 et R. 3112-4 du Code de la santé publique. Journal officiel. 2 juillet 2004 : p. 12061.
- Arrêté du 13 juillet 2004 relatif à la pratique de la vaccination par le vaccin antituberculeux BCG et aux tests tuberculiniques. Journal officiel. 29 juillet 2004 : p. 13511.
- Gehanno J.-F., Abiteboul D., Rollin L. Incidence of tuberculosis among nurses and healthcare assistants in France. Occup Med 2017; 67(1): p. 58-60.
- Circulaire DGS/SD5C n° 2004/373 du 11 octobre 2004 relative à la pratique de la vaccination par le vaccin antituberculeux BCG et à la pratique des tests tuberculiniques [non parue au JO].
- Haut Conseil de la santé publique (HCSP). Avis relatif à l’obligation de vaccination par le BCG des professionnels listés aux articles L. 3112-1, R. 3112-1 C et R. 3112-2 du Code de la santé publique (séance du 5 mars 2010).
- Haut Conseil de la santé publique (HCSP). Avis relatif à l’obligation de vaccination par le BCG des professionnels listés aux articles L. 3112-1, R. 3112-1 C et R. 3112-2 du Code de la santé publique (séance du 10 mars 2017).
- Décret n° 2019-149 du 27 février 2019 modifiant le décret n° 2007-1111 du 17 juillet 2007 relatif à l'obligation vaccinale par le vaccin antituberculeux BCG.
Grippe
- Guthmann J.-P., Fonteneau L., Ciotti C., Bouvet E., et al. Couverture vaccinale des soignants travaillant dans les établissements de soins de France. Résultats de l’enquête nationale Vaxisoin, 2009. Bulletin Epidémiologique Hebdomadaire. 2011 ; 36-37 : p. 371-76.
- Décret n° 2006-1260 du 14 octobre 2006 pris en application de l’article L. 3111-1 du Code de la santé publique et relatif à l’obligation vaccinale contre la grippe des professionnels mentionnés à l’article L. 3111-4 du même Code. Journal officiel. 15 octobre 2006 : p. 15323.
- Décret n° 2013-607 du 9 juillet 2013 relatif à la protection contre les risques biologiques auxquels sont soumis certains travailleurs susceptibles d’être en contact avec des objets perforants et modifiant les dispositions relatives à la protection des travailleurs intervenant en milieu hyperbare.
- Arrêté du 10 juillet 2013 relatif à la prévention des risques biologiques auxquels sont soumis certains travailleurs susceptibles d'être en contact avec des objets perforants.
- Haut Conseil de la santé publique (HCSP). Avis relatif à l’efficacité de la vaccination contre la grippe saisonnière notamment chez les personnes âgées et à la place de la vaccination des professionnels de santé dans la stratégie de prévention de la grippe. Paris : HCSP, coll. Rapport et Avis, 2014.
Varicelle
- Santé et sécurité au travail (INRS). Base de données EFICATT.
- Haut Conseil de la santé publique (HCSP). Vaccination contre la varicelle. Paris : HCSP, coll. Avis et Rapport, 2007.
- Haut Conseil de la santé publique (HCSP). Guide pour l’immunisation en post-exposition : vaccination et immunoglobulines. Paris : HSCP, 2016.
Coqueluche
Rougeole/Oreillons
- Guthmann J.-P., Fonteneau L., Ciotti C., Bouvet E., et al. Couverture vaccinale des soignants travaillant dans les établissements de soins de France. Résultats de l’enquête nationale Vaxisoin, 2009. Bulletin Epidémiologique Hebdomadaire. 2011 ; 36-37 : p. 371-376.
- Haut Conseil de la santé publique (HCSP). Guide pour l’immunisation en post-exposition : vaccination et immunoglobulines. Paris : HCSP, 2016.
- Haut Conseil de la santé publique (HCSP). Avis relatif à la conduite à tenir en cas d'épisodes de cas groupés d'oreillons en collectivité. Paris : HCSP, 2013.
- Haut Conseil de la santé publique (HCSP). Avis du 23 avril 2018 relatif à l’évolution de la stratégie de gestion en cas d’épidémie de rougeole importante sur le territoire national.
Hépatite A
- Guet L., Desbois D., Roque-Alfonso, et al. Investigation of a severe nosocomial outbreak of hepatitis A among healthcare workers and adult patient. J Hosp Infect. 2011; 78(1): p.70-71.
- Haut Conseil de la santé publique (HCSP). Vaccination contre l’hépatite A des personnels de laboratoire réalisant les tests pour le dépistage du cancer colorectal et sur la classification des tests immunologiques. Paris : HCSP, 2009.